Ein positiver Test, erste Schwangerschaftsanzeichen – eine Eileiterschwangerschaft zeigt sich nicht sofort. Erst nach ärztlicher Untersuchung erfahren zwei von hundert Frauen, dass es sie getroffen hat. Aber wie merke ich eine Eileiterschwangerschaft? Wie wird sie behandelt? Und ist die „Tubargravidität“ gefährlich? Deine Fragen klären wir in diesem Artikel.
Das Wichtigste in Kürze
- Etwa 2 von 100 Schwangerschaften sind Eileiterschwangerschaften.
- Eine Eileiterschwangerschaft kann nicht ausgetragen werden.
- 50 Prozent der Frauen hatten kein erhöhtes Risiko.
- Behandlung: medikamentös oder operativ.
- 50 bis 60 Prozent der Betroffenen bekommen danach noch ein Kind.
Was ist eine Eileiterschwangerschaft?
Bei einer Eileiterschwangerschaft handelt es sich um eine extrauterine (auch: ektope) Schwangerschaft. Das bedeutet, das befruchtete Ei nistet sich an der falschen Stelle ein: nicht in, sondern außerhalb der Gebärmutter. Die Eizelle erreicht die Gebärmutter also nicht, sondern bleibt bei einer Eileiterschwangerschaft schon vorher im Eileiter stecken. Der medizinische Fachbegriff für eine Eileiterschwangerschaft lautet Tubargravidität oder Extrauteringravidität (EUG).
Wie häufig kommt es zu einer Eileiterschwangerschaft?
Bei zwei von hundert Schwangerschaften schafft es die befruchtete Eizelle nicht, sich in die Gebärmutterschleimhaut einzunisten. Sie entwickelt sich im Eileiter zum Embryo. Zunächst deutet alles auf eine reguläre Schwangerschaft hin. Sogar der Schwangerschaftstest ist positiv. Erst im Verlauf der Schwangerschaft – meist zwischen der sechsten bis siebten Woche – erfahren die betroffenen Frauen, dass es sich um eine Eileiterschwangerschaft handelt. Emotional ist dies schwer zu verarbeiten.
Kann man eine Eileiterschwangerschaft austragen?
So traurig es ist: Eine Eileiterschwangerschaft kannst du nicht austragen. Dein eigenes Risiko zu versterben, ist einfach zu hoch. Denn der Eileiter ist, anders als die Gebärmutter, nur sehr begrenzt dehnbar. Der Embryo selbst lässt sich auch leider nicht umpflanzen. Wächst er, reißt irgendwann die Eileiterwand und mit ihr große Blutgefäße. Ein lebensgefährlicher Notfall.
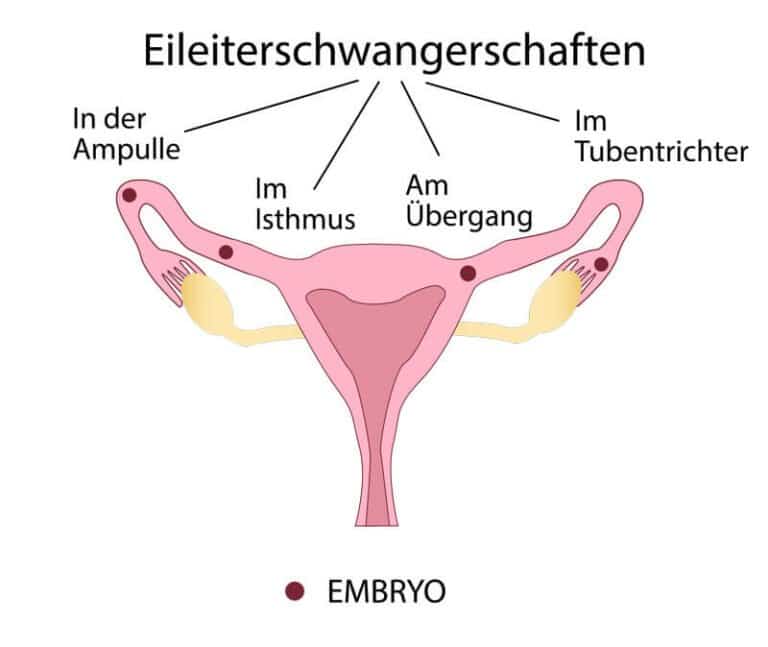
Wie viele Wochen vergehen, bis die Eileiterwand reißt, hängt davon ab, wo sich die Eizelle eingenistet hat und ob das Gewebe von dort selbst abgehen kann. Mediziner unterscheiden folgende Formen von Tubargravidität:
- Ampulläre Eileiterschwangerschaft: Die befruchtete Eizelle nistet sich im ersten Drittel des Eileiters ein.
- Isthmische Eileiterschwangerschaft: Die Einnistung erfolgt im letzten Drittel des Eileiters, kurz bevor dieser in die Gebärmutter mündet.
- Interstitielle, cornurale oder intramurale Schwangerschaft: Die Einnistung erfolgt am Übergang vom Eileiter zur Gebärmutter.
Bei der Untersuchung wird der Arzt bzw. die Ärztin gegebenenfalls feststellen können, wo genau der Embryo sitzt. Kann die Lage des Embryos erkannt werden, wird er bzw. sie einschätzen können, ob ihr einen natürlichen Abort abwarten könnt oder ob eine OP nötig ist. Grundsätzlich gilt:
- Im engsten Teil des Eileiters (Isthmus) wird es schon nach wenigen Wochen kritisch. Es sollte schnell gehandelt werden.
- Im weitesten Teil der Ampulle kann sich der Embryo bis zu 8 Wochen entwickeln, bis der kritische Punkt erreicht ist.
Anzeichen & Symptome einer Eileiterschwangerschaft
Das Gemeine: Eileiterschwangerschaften unterscheiden sich erst mal nicht großartig von normalen Schwangerschaften. Die Periode bleibt aus und der Schwangerschaftstest ist positiv. Müdigkeit, Harndrang, Brustspannen, Übelkeit – die ersten Schwangerschaftsanzeichen sind dieselben, wenn meist auch nicht sehr stark ausgeprägt.
Ab wann und wie merke ich eine Eileiterschwangerschaft?
Je nachdem, wo sich der Embryo eingenistet hat, dauert es wenige Wochen bis anderthalb Monate, bis du merkst, dass etwas nicht stimmt. Häufig treten die ersten Anzeichen einer Eileiterschwangerschaft ab der 5. bis 6. SSW auf.
Symptome einer Eileiterschwangerschaft können sich schleichend entwickeln oder plötzlich und stark einsetzen. So oder so, gibt es Symptome, sofort ab zum Arzt!
Eileiterschwangerschaft Symptome: Die ersten Anzeichen
- Es können krampfartige Schmerzen auf der betroffenen Seite (oder gegenüber) auftreten.
- Oft ist die Bauchdecke berührungsempfindlich und eventuell auch hart.
- Du bekommst leichtes Fieber.
- Du entdeckst schmieriges oder klumpiges Blut im Slip (leichte Schmierblutungen bis hin zu menstruationsähnlichen Blutungen sind möglich).
- Selten weisen auch Schulter-/Nackenschmerzen auf eine Blutung im Bauchraum hin. Das liegt daran, dass der Zwerchfellnerv gereizt ist und die Schmerzen ausstrahlen.
Verlauf: Ab wann wird eine Eileiterschwangerschaft gefährlich?
Bei sieben von zehn Frauen kommt es zu einem natürlichen Abgang der Eileiterschwangerschaft. Dann geht das abgestorbene Gewebe in Richtung Bauchraum ab und wird dort im Idealfall vom Körper abgebaut. Die Schmerzen lassen nach. Ein gutes Zeichen. Manchmal kommt es daraufhin zur Bauchfellentzündung oder erneutem Einnisten im Bauchraum. Dann muss doch nachgeholfen werden.
Wächst die Frucht weiter, wird es gefährlich. Es kann zu einem Eileiterriss (auch: Eileiterruptur, Tubarruptur) kommen. Solche Eileiterrisse ereignen sich selten vor der 7. Schwangerschaftswoche. Sie sind ein medizinischer Notfall. Es kann zu massiven Blutungen kommen, die einen Kreislaufkollaps auslösen.
Der schwere Verlauf ist ein medizinischer Notfall!
Bleibt eine schwere innere Blutung unbemerkt, kommt es zu einem lebensbedrohlichen Kreislaufschock. Das Risiko hierfür ist im engen und starren isthmischen Teil des Eileiters am größten. Anzeichen für einen schweren Verlauf sind:
- plötzlich eintretende, wehenartige Schmerzen
- Schwindel und Blässe
- Atemnot
- Herzrasen
- Übelkeit und Erbrechen
- allgemeines Unwohlsein wie bei einer Infektion
- leicht erhöhte Temperatur
- Zusammenziehen der Bauchmuskulatur beim Abtasten (Abwehrspannung).
Das Beschwerdebild wird auch als akuter Bauch oder akutes Abdomen bezeichnet. Dank der modernen Untersuchungs- und Behandlungsmethoden kommt es glücklicherweise nur noch selten zu einem akuten Notfall. Die Sterblichkeit liegt bei weniger als 0,1 Prozent.
Gut zu wissen: die Symptome können auch andere Ursachen haben, sind aber immer gravierend. Also ab in die Notaufnahme oder Rettungswagen rufen!
Eileiterschwangerschaft: Diagnose nicht immer eindeutig
Eine Eileiterschwangerschaft zu erkennen, ist selbst bei einer Ultraschalluntersuchung gar nicht so leicht. Manchmal hilft bei der Diagnose nur das Ausschlussprinzip. Denn anders als in der Gebärmutter sieht man im Eileiter im Ultraschall nicht sofort eine Fruchthöhle. Wenn sich die Frucht im Isthmus-Teil festgesetzt hat, hast du schon wenige Wochen nach dem Eisprung Beschwerden. Also weit bevor du überhaupt zum Arzt gehen würdest, um die Schwangerschaft feststellen zu lassen. Dennoch ist die Reihenfolge in den meisten Fällen so:
1. Gynäkologische Untersuchung
Wie auch in der normalen Schwangerschaft kann der Arzt oder die Ärztin über eine vaginale Tastuntersuchung feststellen, ob eine Schwangerschaft wahrscheinlich ist. Denn manchmal gibt es auch andere Probleme, die er/sie so diagnostizieren kann. Liegt eine Eileiterschwangerschaft vor, ist die Gebärmutter normalerweise kleiner, als in der aktuellen Schwangerschaftswoche üblich. Darüber hinaus kann die Ärztin ertasten, ob der Eileiter möglicherweise einseitig vergrößert ist.
2. Blutuntersuchung
Gibt es einen Verdacht, bringt eine Blutuntersuchung Klarheit. Denn diese zeigt deutlich an, ob der Beta-hCG-Wert und das Progesteron erhöht sind und wenn ja, wie viel. Steigt der Wert des Schwangerschaftshormons hCG nur langsam an oder stagniert bei sinkenden Progesteronwerten, kann dies ein Anzeichen einer Eileiterschwangerschaft sein. Denn bei einer regulären Schwangerschaft steigt der Blutspiegel des Beta-hCG stark an. Außerdem können sich bei einer Eileiterschwangerschaft hohe Entzündungswerte im Blut zeigen.
3. Ultraschall mit Farbdoppler
Im normalen Ultraschall kann die Ärztin sehen, ob es im Uterus eine Fruchthöhle gibt. Wenn nicht, ist es entweder noch zu früh oder die Eizelle hat sich woanders eingenistet. Das erkennt im frühen Stadium nur der Farbdoppler, mit dem sich besonders gut durchblutetes Gewebe darstellen lassen.
4. Bauchspiegelung
Wenn all das noch nicht sicher ausreicht, kann eine Bauchspiegelung eindeutige Klarheit bringen, wo sich der Embryo befindet. Die sogenannte Laparoskopie ist ein minimal invasiver Eingriff unter Vollnarkose. Du bekommst also nichts davon mit. Bei der Laparoskopie wird der Bauchraum mithilfe einer Kamera, die durch einen winzig kleinen Schnitt in die Bauchhöhle eingeführt wird, begutachtet. Falls nötig, wird der Eileiter bei diesem Eingriff gleich wieder frei gemacht. Zwei weitere kleine Schnitte am Unterbauch von 5 bis 10 Millimeter ermöglichen es den Ärzten, die nötigen stiftartigen medizinischen Instrumente einzuführen. Ein großer Bauchschnitt ist nicht erforderlich. Man spricht auch von „Knopflochchirurgie“. Das klingt beängstigend. Aber von einer Bauchspiegelung erholst du dich körperlich schnell.
Eileiterschwangerschaft Behandlung: Diese Möglichkeiten gibt es
Im Internet scheint es zwei Lager zu geben. Die einen – oft Naturheilkundler – sind für Abwarten. Andere sind für die sofortige Operation. Klar, denn das Risiko ist bei einer Ruptur, also dem Reißen des Eileiters, sehr hoch.
1. Möglichkeit: Abwarten
Bei etwa 60 bis 70 Prozent der Frauen – das ist abhängig vom Ort der Einnistung – kann gewartet werden, ob die Schwangerschaft auf normalem Weg endet und es zur Abstoßung des Embryos samt Plazenta kommt. Unter engmaschiger Beobachtung, denn geht es schief, zählt manchmal jede Minute.
2. Möglichkeit: Medikamente
Ist die Schwangerschaft noch nicht weit fortgeschritten, gibt es Medikamente für einen Abbruch. Häufig kommt Methotrexat zum Einsatz. Methotrexat hemmt schnellwachsendes Gewebe und ruft dadurch einen Schwangerschaftsabbruch hervor. Abgehen muss das abgestorbene Gewebe trotzdem, damit es vom Körper absorbiert werden kann. Tut es das nicht, wird eine OP fällig. Ebenso, wenn die Frucht weiter wächst und eine Eileiter-Ruptur immer wahrscheinlicher wird.
3. Möglichkeit: Operation
Wie groß oder klein die Operation ausfällt, hängt von der individuellen Situation ab. Denn die Entfernung über eine minimalinvasive Bauchspiegelung unter Vollnarkose ist nur möglich, wenn keine Komplikationen auftreten, d.h. wenn
- der Eileiter noch nicht gerissen ist,
- der Kreislauf der Frau stabil genug ist,
- die Blutgerinnungswerte okay sind,
- es keine großen Verwachsungen im Bauchraum gibt und
- der hCG-Spiegel im Blut unter einen bestimmten Wert gesunken ist.
In allen anderen Situationen muss offen operiert werden, d.h. die Bauchdecke wird geöffnet (Laparotomie). Das ist bezugnehmend auf die Behandlung der Eileiterschwangerschaft sicherer für die betroffene Frau. Dann ist der Schnitt in der Bauchdecke größer, damit die Chirurgen besser an den Eileiter kommen und bei möglichen Komplikationen schneller reagieren können. Auch dann bist du natürlich in Vollnarkose.
Nach der Operation wird anhand des hCG-Werts überprüft, ob das Embryonalgewebe vollständig entfernt wurde. Dann sollte das Schwangerschaftshormon nicht mehr nachweisbar sein.
Medizinische und therapeutische Nachsorge bei Eileiterschwangerschaften
Die medizinische Nachsorge hängt von den individuellen Symptomen und der Behandlungsmethode ab. Manche Frauen haben durch die hormonelle Umstellung und ggf. die OP länger körperliche Beschwerden als andere.
Da eine Eileiterschwangerschaft ein traumatisches Erlebnis sein kann, empfehlen Ärzte und Ärztinnen zur Nachsorge häufig auch therapeutische Gespräche oder die Teilnahme an Selbsthilfegruppen-Meetings. Diese tragen nicht nur dazu bei, das Erlebte zu verarbeiten. Sie helfen den betroffenen Frauen auch, mit der Angst vor einer erneuten Eileiterschwangerschaft umzugehen.
Wenn du als Betroffene keine therapeutischen Gespräche wahrnehmen möchtest, solltest du mit einer Vertrauensperson über das Erlebte sprechen. Du solltest nicht allein da durch müssen.
Kann ich nach einer Eileiterschwangerschaft wieder schwanger werden?
Bei allen oben genannten Behandlungsmöglichkeiten stehen die Gesundheit und das Bewahren der Fruchtbarkeit der betroffenen Frauen im Fokus. Meist gelingt es den Ärzten, den Eileiter zu erhalten. Nach einer OP oder medikamentösem Abort beträgt die Durchlässigkeit immerhin noch 80 bis 90 Prozent. Die Chancen für eine erneute Schwangerschaft stehen also sehr gut. Manchmal ist der Eileiter jedoch so zerstört, dass er entfernt werden muss. Trotzdem kannst du noch schwanger werden, sofern dein anderer Eileiter intakt und durchgängig ist.
Gut zu wissen: 50 bis 60 Prozent der betroffenen Frauen bekommen nach einer Eileiterschwangerschaft noch auf natürlichem Wege ein Kind. Das klingt erst einmal wenig. Es sind aber sicher auch einige dabei, die schon ein Kind haben und es deshalb nicht mehr riskieren wollen.
Wie wahrscheinlich ist eine erneute Eileiterschwangerschaft?
Nach einer überstandenen Eileiterschwangerschaft ist eine zweite um 15 Prozent wahrscheinlicher. Frauen, die bereits zwei hinter sich haben, haben ein 40 Prozent höheres Risiko, wieder Ähnliches durchmachen zu müssen.
Ursachen und Risikofaktoren für eine Eileiterschwangerschaft
Woran liegt es, dass eine Eizelle sich mitten im Eileiter einnistet? Gibt es Dinge, die dazu führen, dass es manche Frauen eher trifft als andere?
Jein. Bei der Hälfte der betroffenen Frauen scheint es keinen Grund für eine Eileiterschwangerschaft zu geben. Bei anderen schon. Dass vorangegangene Eileiterschwangerschaften das Risiko erhöhen, hatten wir schon beschrieben. Hier kommen andere mögliche Ursachen und Risikofaktoren:
- Vorangegangene Entzündungen des kleinen Beckens
Vor allem Chlamydien verursachen Entzündungen, die die Schleimhäute schädigen und Eierstöcke und Eileiter verkleben können. Deshalb solltest du jede Entzündung gynäkologisch abklären lassen. - Abgeknickte Eileiter oder Ausbuchtungen
Anatomische Besonderheiten können verhindern, dass die Eizelle weiterkommt. - Bestimmte Medikamente
Medikamente, wie Benzodiazepine zur Therapie von Depressionen, erhöhen nachgewiesenermaßen das Risiko, wenn sie vor der Schwangerschaft eingenommen wurden. - Endometriose
Versprengtes Gebärmuttergewebe kann auch im Eileiter wachsen. Es verhindert, dass die Flimmerhärchen die Eizelle weitertransportieren und bietet außerdem fruchtbaren Boden für eine versehentliche Einnistung. Diese Erkrankung ist häufiger als angenommen und schwer zu diagnostizieren. Solltest du Schmerzen bei der Regelblutung haben, könntest du eine Endometriose haben. Sprich deine Gynäkologin oder Gynäkologen ruhig darauf an. - Vorangegangene Bauch-OPs
Kaiserschnitte, Ausschabungen und andere Bauch-Operationen ziehen manchmal Verwachsungen nach sich. Wenn die Eileiter betroffen sind, kommt es häufiger zu abnormalen Schwangerschaften, weil die Eizelle nicht durchkommt. - Künstliche Befruchtungen
Warum künstliche Befruchtungen das Risiko um 3 Prozent erhöhen, ist noch nicht ganz geklärt. Wahrscheinlich liegt das Problem im höheren Alter der Frauen, gepaart mit der Hormonbehandlung. - Die Spirale zur Verhütung
Entzündungserreger steigen dadurch leichter in die Eileiter auf. Vor allem dann, wenn die Spirale schon länger liegt. - Ein ungesunder Lebensstil
Schon wenige Zigaretten pro Tag verengen die Blutgefäße und begünstigen Entzündungen. Auch ungesunde Ernährung und zu wenig Bewegung tun dem Körper nicht viel Gutes.
Wie einer Eileiterschwangerschaft vorbeugen?
Eine Eileiterschwangerschaft kann jede Frau treffen. Auch wenn sie jung, gesund und fit ist. Trotzdem kannst du das Risiko verringern:
- Vermeide Entzündungen. Eine häufige Ursache für eine Eileiterschwangerschaft sind durch Entzündungen verklebte Eileiter. Leider sind Geschlechtskrankheiten wie Chlamydien, die Entzündungen auslösen, in Deutschland ziemlich häufig. Bei wechselnden Geschlechtspartnern benutzt du am besten Kondome und achtest auf Handhygiene.
- Halt deine Scheidenflora fit, indem du nach dem Sex urinierst und dich mit Wasser säuberst. Seife killt die guten Bakterien, die die schlechten fernhalten sollen. Hat es dich doch mal erwischt, lass die Infektion immer gleich abklären. Das gilt für alle gynäkologischen Beschwerden, auch für starke Schmerzen während der Periode.
- Achte auf einen gesunden Lebensstil. Mit zuckerarmer Ernährung machst du nichts falsch. Denn einerseits verhinderst du so wiederkehrende Pilzinfektionen. Andererseits soll zu viel Zucker sogar Endometriose begünstigen. Erwiesen ist Letzteres nicht. Aber wenn du auf vollwertige, abwechslungsreiche Kost und ausreichend Bewegung setzt und das Rauchen sein lässt, tust du deinem Körper etwas Gutes. Und alles, was guttut, macht dich stärker, egal was kommt!
- Suche bei gynäkologischen Problemen frühzeitig deine Frauenärztin auf. Eine frühe Kontrolle ist wichtig, um schnell eingreifen zu können. Das gilt auch bei starken Regelbeschwerden, die zum Beispiel durch Endometriose ausgelöst werden können.
Wichtig: Hast du bereits ein erhöhtes Risiko für eine Eileiterschwangerschaft, ist es sinnvoll, gleich zur Ärztin zu gehen. Auch wenn du gerade erst festgestellt hast, dass du schwanger bist. Denn je früher man eine Eileiterschwangerschaft erkennt und behandelt, desto geringer sind die Folgen.
FAQ: Häufige Fragen zur Eileiterschwangerschaft
Wie fühlt sich eine Eileiterschwangerschaft an? Woran merke ich, dass es eine Eileiterschwangerschaft ist?
Die meisten Eileiterschwangerschaften verlaufen in den ersten Wochen ohne Auffälligkeiten. Du wirst es anfangs also kaum merken, wenn es sich um eine Eileiterschwangerschaft handelt.
Die ersten Anzeichen der Eileiterschwangerschaft treten mehrheitlich erst ab der 5. bis 6. SSW auf. Generell gilt: Bei Schmierblutungen, Unterleibsschmerzen und/oder erhöhter Temperatur solltest du direkt deine Gynäkologin aufsuchen.
Ab wann kann man eine Eileiterschwangerschaft ausschließen?
Erst wenn die Schwangerschaft bei der Ultraschalluntersuchung zweifelsfrei in der Gebärmutter festgestellt wird, kannst du eine Extrauteringravidität, also auch eine Eileiterschwangerschaft, ausschließen.
Wie lange sollte ich nach einer Eileiterschwangerschaft warten, bis ich wieder schwanger werde?
Nach einer Bauchspiegelung (Laparoskopie) lautet die Empfehlung, drei bis vier Monate zu warten, bis man es erneut versucht. Nach einer Öffnung der Bauchhöhle (Laparotomie) raten Mediziner zu einem Abstand von sechs Monaten. Es gibt aber auch Ärzte und Ärztinnen, die auf konkrete Empfehlungen verzichten. Sie gehen davon aus, dass der Körper ohnehin erst wieder eine Schwangerschaft zulässt, wenn er sich vollständig erholt hat. In jedem Fall solltest du dir Zeit für die körperliche und seelische Erholung nehmen. Du spürst am besten, wann und ob du bereit bist, es erneut zu versuchen.
Was ist der Unterschied zwischen Eileiterschwangerschaft und Eierstockschwangerschaft?
Die Eileiterschwangerschaft und die Eierstockschwangerschaft gehören zu den extrauterinen bzw. ektopen Schwangerschaften. Mediziner sprechen bei solchen Schwangerschaften außerhalb der Gebärmutter auch von Extrauteringravidität.
Der Unterschied zwischen Eileiterschwangerschaft und Eierstockschwangerschaft: Bei einer Eierstockschwangerschaft (auch: Ovarschwangerschaft, Ovarialgravidität) nistet sich die befruchtete Eizelle nicht im Eileiter, sondern in den Eierstöcken ein.
Es kann auch passieren, dass sich die Eizelle im Gebärmutterhals (Gebärmutterhalsschwangerschaft, Zervixgravidität), der Bauchhöhle oder dem Bauchfell (Bauchhöhlenschwangerschaft, Abdominal- oder Peritonealgravidität) einnistet. Bei den meisten extrauterinen Schwangerschaften ist jedoch der Eileiter betroffen.
Kann eine Eierstockschwangerschaft ausgetragen werden?
Nein, eine Eierstockschwangerschaft kann nicht ausgetragen werden. Zwar hat der Embryo dort theoretisch mehr Platz zum Wachsen als im Eileiter. Das Risiko für die Mutter ist jedoch auch bei einer Eierstockschwangerschaft zu groß.
Bei einer extrauterinen Schwangerschaft ist grundsätzlich ein Schwangerschaftsabbruch angeraten. Es gibt zwar bei Bauchhöhlenschwangerschaften weltweit ganz vereinzelt Fälle, wo das Kind als Frühchen geholt werden konnte. Aufgrund des hohen Blutungsrisikos ist dies jedoch außerordentlich gefährlich und mit einer hohen Sterblichkeit von Mutter und Kind verbunden.
Hast du noch Fragen zum Thema Eileiterschwangerschaft? Dann schreib uns gern einen Kommentar!
Quellen
- Netdoktor Schweiz: Eileiterschwangerschaft
https://www.netdoktor.ch/krankheiten/eileiterschwangerschaft/ (abgerufen am 05.04.2024) - Frauenärzte im Netz: Eileiterschwangerschaft:
- Krankheitsbild: https://www.frauenaerzte-im-netz.de/erkrankungen/eileiterschwangerschaft/krankheitsbild/ (abgerufen am 05.04.2024)
- Prognose https://www.frauenaerzte-im-netz.de/erkrankungen/eileiterschwangerschaft/prognose/#c566 (abgerufen am 05.04.2024)
- Bundeszentrale für gesundheitliche Aufklärung: Blutungen und Zwischenblutungen
https://www.familienplanung.de/schwangerschaft/beschwerden-und-krankheiten/akute-erkrankungen-und-infektionen/blutungen/ (abgerufen am 05.04.2024) - Ärzteblatt: Studie: Benzodiazepine erhöhen Risiko auf Eileiterschwangerschaft
https://www.aerzteblatt.de/nachrichten/113497/Studie-Benzodiazepine-erhoehen-Risiko-auf-Eileiterschwangerschaft (abgerufen am 05.04.2024) - Marion LL, Meeks GR: Ectopic pregnancy: History, incidence, epidemiology, and risk factors. Clin Obstet Gynecol 2012; 55: 376–86.
https://www.researchgate.net/publication/224283963_Ectopic_Pregnancy_History_Incidence_Epidemiology_and_Risk_Factors (abgerufen am 05.04.2024) - Bilder:
- Pilviale Schmerzen Magenschmerzen Medizin Konzept. Hände junger Frauen im Magen, die unter Menstruationskrämpfen, Verdauungsstörungen, gastrointestinalen Erkrankungen, Durchfall oder weiblichen Erkrankungen leiden BlurryMe / Shutterstock.com
- Ektope Schwangerschaft. Art der Tubal Schwangerschaft, ovariell, fimbrial. medizinisches Diagramm mit weiblichem Fortpflanzungssystem und verschiedenen Orten der Embryo-Bindung. Betty Ray / Shutterstock.com